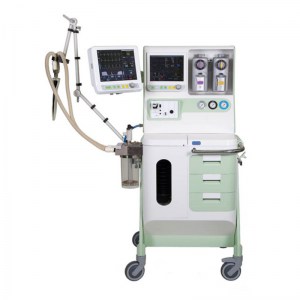
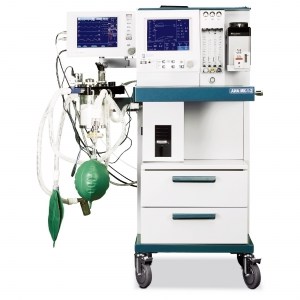
Мониторинг в анестезиологии и интенсивной терапии
Основные методы:
Организм человека – сложная и тонко организованная система, дисбаланс в которой может наступить в любой момент. Оперативное вмешательство многократно усиливает эту вероятность. Никогда нельзя предугадать заранее с высокой точностью, насколько благоприятно пациент перенесет операцию. Поэтому без постоянного мониторинга за состоянием больного современное хирургическое пособие представить невозможно.
Самым лучшим видом мониторинга бесспорно является постоянное присутствие анестезиолога-реаниматолога в операционной. Как это ни странно и ни прискорбно, но более чем в половине зарегистрированных случаях осложнений врач отсутствовал у изголовья больного во время их развития.
Но врачу сложно оценить состояние больного без «подсказки» приборов. И чем эти подсказки точнее, понятнее и полноценнее, тем быстрее и правильнее среагирует врач, и тем ниже будет вероятность развития осложнений и нежелательных исходов.
Виды мониторинга в анестезиологии и реанимации:
Согласно Гарвардским стандартам, оптимальный набор показателей для мониторинга следующий:
- непрерывное снятие ЭКГ (иногда с дополнительным анализом сегмента ST на предмет ишемии миокарда);
- фиксация АД и ЧСС каждые 5 минут;
- контроль адекватности ИВЛ (путем аускультации, капнометрии, оценки газового состава крови);
- контроль кровообращения (измерение АД в динамике, ЧСС, запись плетизмограммы, постоянная пульсоксиметрия);
- слежение за герметичностью контура и сигнал тревоги при его дисконнекции;
- контроль за уровнем кислорода и тревога при нижнем пределе его концентрации на высоте вдоха.
Дополнительно применяются:
- онкометрия;
- термометрия;
- волюметрия;
- измерение концентрации ингаляционных анестетических препаратов;
- фиксация глубины анестезии;
- проверка нейромышечной проводимости;
- проведение респирограммы.
Не все датчики могут быть использованы рутинно. Набор определяется врачом анестезиологом-реаниматологом для каждого конкретного пациента индивидуально. Это зависит от типа оперативного вмешательства и его повода, общего состояния больного, наличия заболеваний тех или иных систем организма, возраста, неблагоприятного анамнеза по анестезии.
Мониторинг деятельности сердечно-сосудистой системы:
Нарушения сердечной деятельности, в т.ч. остановки сердца и кровообращения, ишемия вплоть до инфарктов, аритмия и т.д. являются наиболее распространенными осложнениями анестезии. Поэтому за работой сердечно-сосудистой системы, важнейшей в организме, должно вестись постоянное наблюдение.
Для отслеживания состояния этой системы могут применяться разные приборы. Однако основными все равно остаются специализированные мониторы пациентов. Они могут регистрировать сердечные импульсы и выдавать кардиограммы, анализировать сегмент ST на предмет элевации и депрессии. Определяют аритмии, выявляют водителя ритма. Выдают сигнал тревоги – звуковой и визуальный – при обнаружении проблем.
АД фиксируется как неинвазивное (при помощи манжеты сфигмоманометра), так и инвазивное. Приборы мониторинга могут записывать график изменения АД, чтобы врач мог отследить его в динамике. АД измеряют и мониторы жизнедеятельности, и наркозно-дыхательные аппараты, причем как инвазивное, так и неинвазивное. Дополнительно оценивается сердечный выброс.
Специализированным прибором для снятия ЭКГ является электрокардиограф. Отделение анестезиологии и реанимации должно быть оснащено как стационарными, так и транспортировочными моделями. Они поддерживают запись кардиограммы в нескольких режимах, безопасны для пациента в плане электричества, точны и удобны в использовании.
Пульсоксиметрия – неотъемлемая часть мониторинга. Актуальные пульсоксиметры позволяют оценить содержание в крови кислорода и углекислого газа, уточнить ЧСС, провести плетизмографию. Прибор подает сигнал при низком уровне кислорода и резко изменившемся ЧСС. В операционной эти функции может выполнять хороший наркозно-дыхательный аппарат, а в отделении пульсоксиметр очень важен.
Мониторинг деятельности дыхательной системы:
Осложнения со стороны дыхательной системы тоже встречаются очень часто. Они актуальны, поскольку анестезия напрямую влияет на деятельность легких и всех остальных вспомогательных дыхательных структур.
При ингаляционной анестезии обязательно проводится аускультация. Она нужна, чтобы убедиться в проходимости дыхательных путей с обеих сторон. На этом ручные манипуляции заканчиваются, и начинают работать приборы.
Это мониторы жизнедеятельности, показывающие газовый состав крови, считающие ЧД и минутный объем вдоха и выдоха. Наркозно-дыхательные аппараты выступают волюметрами и газовыми анализаторами. В случае критически низкого содержания кислорода на пике вдоха, они могут подать звуковой сигнал, свидетельствующий о гипоксии и гиперкапнии больного.
Мониторинг корректности анестезии и ИВЛ, дополнительные показатели:
Наркозно-дыхательный аппарат фиксирует, герметичен ли дыхательный контур, и подает сигнал, если нет. Он контролируют собственную работу, функционирование мехов, клапанов и механизмов, объем и интенсивность вентиляции. Измеряется концентрация ингаляционных анестетиков, что дает возможность сохранять необходимую глубину наркоза. Этот показатель может быть определен BIS-монитором. Иногда применяется мониторинг нейромышечного напряжения (TOF-watch монитор).
Также современные приборы оснащены калькулятором доз. Это значит, что риск врачебной ошибки сведен к минимуму.
Происходит постоянное измерение температуры тела, может быть проведена оценка онкотического давления, записана респирограмма.
Введение в деятельность врача-анестезиолога мониторинга значительно снизило количество негативных эффектов от анестезии. Так, после начала применения пульсоксиметрии и капнографии частота смертей от гипоксии снизилась с 2,1 случая на 10 тысяч оперативных вмешательства до 1 случая на это же количество операций.